Mniej zbędnych antybiotyków
Z badania wynika, że z 413 osób, które dostałyby antybiotyk, gdyby nie szybki test CRP (100%),
 lek taki otrzymało jedynie 246 pacjentów (60%). Oznacza to spadek liczby wypisanych recept o 40%. W grupie dorosłych spadek ten wynosił 38% (z 260 pacjentów do 160), a w grupie dzieci 44% (ze 153 do 85 osób).
lek taki otrzymało jedynie 246 pacjentów (60%). Oznacza to spadek liczby wypisanych recept o 40%. W grupie dorosłych spadek ten wynosił 38% (z 260 pacjentów do 160), a w grupie dzieci 44% (ze 153 do 85 osób). Natomiast w grupie pacjentów z ujemnym wynikiem testu z 278 osób, które dostałyby antybiotyk, gdyby nie szybki test CRP (100%), lek taki otrzymało jedynie 41 pacjentów (15%). Oznacza to spadek liczby pacjentów, którym wypisano antybiotyk o 85%. Z kolei w grupie pacjentów z dodatnim wynikiem obserwowano wzrost ilości zapisanych antybiotyków, który wyniósł 52% (z 135 pacjentów, którzy mieli dostać lek, dostało 205).
„Wynika z tego, że szybki test CRP, przy prawidłowej interpretacji wyniku łącznie z obrazem klinicznym oraz wynikiem badania podmiotowego i przedmiotowego może przyczynić się do racjonalizacji antybiotykoterapii – ograniczenia stosowania antybiotyków w tych przypadkach, które tego nie wymagają oraz szybszego włączenia leczenia przyczynowego u tych chorych, których obraz kliniczny nie jest jednoznaczny” – mówi prof. dr hab. med. Andrzej Steciwko, Kierownik Katedry i Zakładu Medycyny Rodzinnej i Regionalnego Ośrodka Kształcenia Lekarzy Rodzinnych Akademii Medycznej we Wrocławiu, Prezes Zarządu Głównego Polskiego Towarzystwa Medycyny Rodzinnej.
Diagnostyczny pomocnik dla lekarza
Podstawowym zadaniem testu CRP jest pomoc w diagnostyce stanu zapalnego oraz monitorowanie przebiegu leczenia. Wyniki badania to potwierdzają i wskazują, iż test CRP był przydatny w postawieniu rozpoznania (ponad 90%) oraz podejmowaniu decyzji co do rozpoczęcia antybiotykoterapii. 99% lekarzy określiło, że wykonanie testu było łatwe.
„W ostatnich latach w Polsce znacznie wzrosła liczba zapisywanych antybiotyków. Są one nadużywane zarówno przez lekarzy, jak i samych pacjentów, co niesie za sobą liczne negatywne skutki. Wyniki naszego badania pokazują, iż test CRP może być narzędziem diagnostycznym, które pomaga lekarzowi w podjęciu decyzji co do rodzaju leczenia, głównie oceny wskazań do rozpoczęcia antybiotykoterapii. Trzeba jednak pamiętać, iż test CRP ze względu na swoją nieswoistość musi być zawsze interpretowany łącznie z obrazem klinicznym, a decyzja o antybiotykoterapii nie może być podejmowana wyłącznie na jego podstawie” - mówi prof. dr hab. med. Andrzej Steciwko.
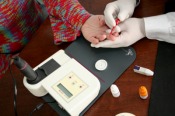
 Badanie przeprowadzono w 12 praktykach lekarza rodzinnego, po 3 we Wrocławiu, Poznaniu, Gdańsku i Warszawie. Do badania zakwalifikowano 856 pacjentów, którzy zgłosili się do praktyk z powodu ostrej infekcji. W grupie badanej znalazło się 314 dzieci (37%) i 542 dorosłych (63%). Lekarz po zebraniu wywiadu i przeprowadzeniu badania przedmiotowego wykonał u każdego pacjenta (po uzyskaniu jego zgody) szybki test CRP (aparatem NycoCard Readrer II) z krwi pobranej z palca. Metoda ta pozwala wykryć wartości CRP powyżej 8mg/l, wyniki poniżej tej wartości były interpretowane jako ujemne.
Badanie przeprowadzono w 12 praktykach lekarza rodzinnego, po 3 we Wrocławiu, Poznaniu, Gdańsku i Warszawie. Do badania zakwalifikowano 856 pacjentów, którzy zgłosili się do praktyk z powodu ostrej infekcji. W grupie badanej znalazło się 314 dzieci (37%) i 542 dorosłych (63%). Lekarz po zebraniu wywiadu i przeprowadzeniu badania przedmiotowego wykonał u każdego pacjenta (po uzyskaniu jego zgody) szybki test CRP (aparatem NycoCard Readrer II) z krwi pobranej z palca. Metoda ta pozwala wykryć wartości CRP powyżej 8mg/l, wyniki poniżej tej wartości były interpretowane jako ujemne. CRP (ang. C-reactive protein) – białko C-reaktywne (zwane białkiem ostrej fazy). CRP – jest normalnym składnikiem osocza zdrowego człowieka. Jako takie występuje w małych ilościach (poniżej 6 mg/l). Jego poziom koncentracji w osoczu zaczyna zdecydowanie rosnąć już po 6-12 godz. od momentu zainfekowania organizmu i zazwyczaj utrzymuje się na patologicznym poziomie do czasu kontaktu pacjenta z lekarzem. Podczas infekcji, szczególnie bateryjnej poziom CRP może wzrosnąć nawet do poziomu 300 mg/l. Białko CRP jest jedynym z najczęściej wykorzystywanych białek ostrej fazy w diagnostyce ostrych stanów zapalnych.
Uwaga! Powyższa porada jest jedynie sugestią i nie może zastąpić wizyty u specjalisty. Pamiętaj, że w przypadku problemów ze zdrowiem należy bezwzględnie skonsultować się z lekarzem!




