Spis treści:
- Odleżyny – czym są?
- Odleżyny – objawy
- Przyczyny powstawania odleżyn
- Leczenie odleżyn
- Zapobieganie odleżynom
- Kiedy odleżyny są groźne?
Odleżyny – czym są?
Odleżyna to uszkodzenie skóry i tkanek pod skórą wskutek miejscowego niedokrwienia wywołanego uciskiem (stałym lub powtarzającym się), a także tarciem lub siłami ścinającymi (np. ześlizgiwanie się prześcieradła, w wyniku czego tkanki przesuwają się względem siebie). Niedokrwienie powoduje niedotlenienie tkanek, obumieranie i martwicę. Odleżyny rozwijają się u osób pozostających długotrwale w pozycji leżącej, najczęściej przebywających w domu, w zakładach opiekuńczo-leczniczych, oddziałach neurologicznych, rehabilitacyjnych lub u chorych z zaawansowaną chorobą nowotworową.
Rodzaje odleżyn
W medycynie stosowane są różne klasyfikacje odleżyn, przede wszystkim w oparciu o rozległość, głębokość rany i rodzaj zajętych fragmentów ciała. Bardzo obrazową klasyfikacją odleżyn jest tzw. system kolorowy, stosowany w Wielkiej Brytanii (są to kolejno rany różowe, czerwone, żółte i najbardziej zaawansowane – rany czarne). Popularną klasyfikacją jest skala Torrance’a, która wyróżnia kilka stopni odleżyn:
- stopień I – zaczerwienienie blednące: jeśli uciśniemy palcem okolice zaczerwienienia, obserwujemy blady ślad (mikrokrążenie skóry jest jeszcze prawidłowe),
- stopień II – zaczerwienienie nieblednące: jeśli uciśniemy palcem okolice zaczerwienienia, obszar nadal jest czerwony, obecne są pęcherze, uszkodzenia naskórka i ból (uszkodzenie mikrokrążenia),
- stopień III – uszkodzenie obejmuje wszystkie warstwy skóry, do granicy z tkanką podskórną (dno rany może być czerwono-różowe, żółtawe),
- stopień IV – uszkodzenie obejmuje skórę i tkankę podskórną (można dostrzec na dnie rany czarne zmiany martwicze, ale mogą być one obecne również otaczające fragmenty ciała),
- stopień V – martwica obejmująca kolejne tkanki, w tym powięzi i mięśnie, czasem nawet stawy i kości (obecność „kieszeni w ranie”, rana wypełniona resztkami rozpadających się tkanek).
Odleżyny – jak wyglądają, objawy, zdjęcia
Odleżyny w zależności od stopnia zaawansowania mogą wyglądać inaczej. Na początku występuje blednący pod wpływem ucisku rumień na skórze, następnie rumień nie blednie pod wpływem dotyku. Skóra może stać się ciepła, rozpulchniona lub twarda. Odleżyny powodują ból, swędzenie, pieczenie. Z czasem przy braku profilaktyki tworzą się pęcherze, coraz większe i głębsze rany, z owrzodzeniami, a nawet martwicą (czarne obszary). Głębokie rany mogą sięgać nawet do kości. Rany odleżynowe są zazwyczaj dobrze ograniczone od zdrowych tkanek, mogą być objęte dookoła stanem zapalnym.
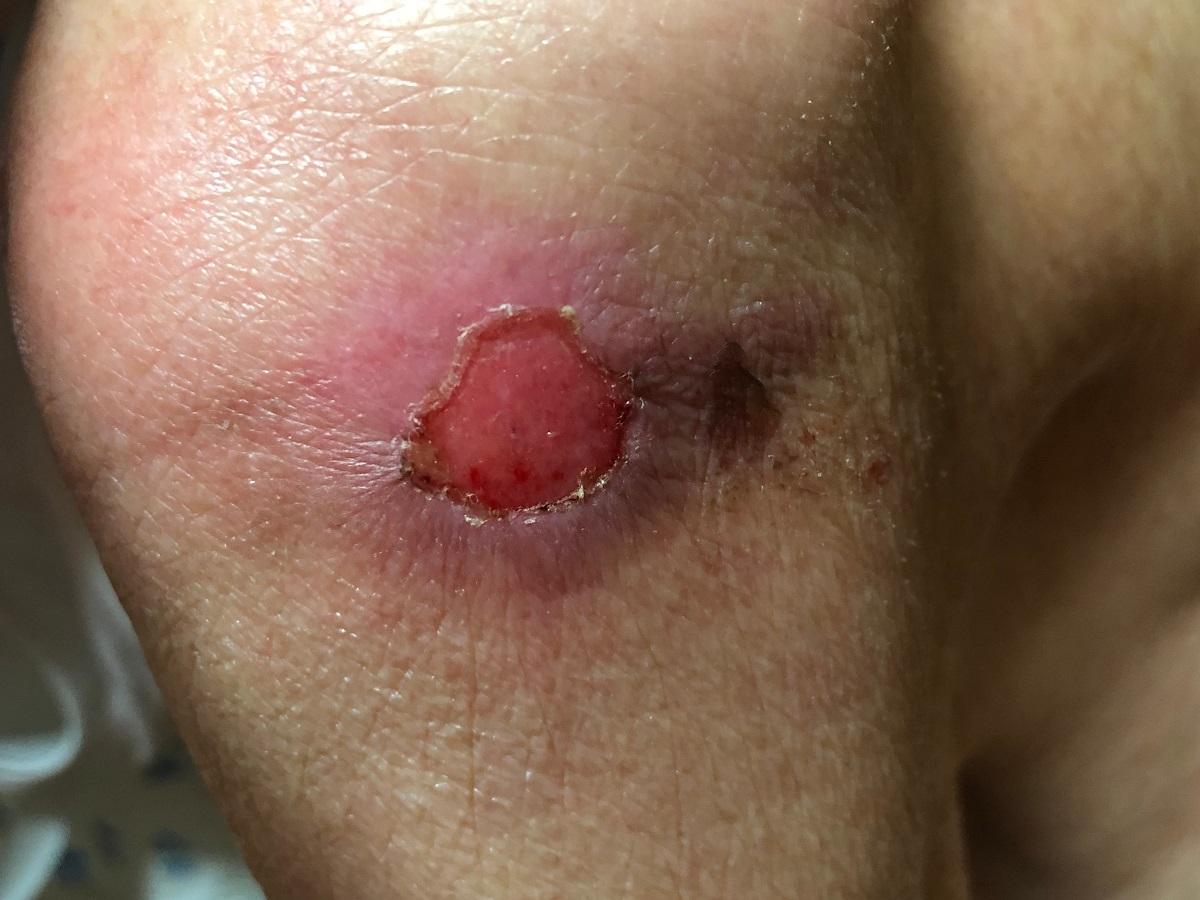
fot. Odleżyna - zdjęcie / Adobe Stock, ps3000
Odleżyny rozwijają się najłatwiej w miejscach, gdzie tkanka tłuszczowa jest najcieńsza i kość jest blisko skóry, czyli np. w okolicy kości krzyżowej, guzów kulszowych oraz pięt.
Przyczyny powstawania odleżyn
Główne przyczyny powstawania odleżyn to długotrwałe lub powtarzające się warunki nacisku, tarcia, przesuwania się tkanek, np. z powodu zsuwającego się prześcieradła, oraz wilgoci. Do czynników zwiększających ryzyko rozwinięcia się odleżyn należą:
- unieruchomienie w wyniku choroby (nieprzytomność, śpiączka, niedowład, porażenia, stan po operacji),
- podeszły wiek,
- brak odpowiedniej pielęgnacji i opieki: regularnej zmiany pozycji chorego, wykorzystania sprzętów przeciwodleżynowych i opatrunków do tego rodzaju ran,
- wychudzenie, niedożywienie, wyniszczenie (brak ochronnej tkanki tłuszczowej),
- otyłość,
- zakażenia skóry,
- źle dobrana pościel i odzież: pofałdowana, mocno wykrochmalona pościel, pofałdowana piżama, obecność ściągaczy, zamków, grubych haftów i guzików,
- stosowanie mydeł alkalicznych, które niekorzystnie zmieniają pH skóry,
- choroby współistniejące: miażdżyca, cukrzyca, choroby nowotworowe, niedobory (witamin C, E, B12, niedobór żelaza, białek, cynku, odwodnienie)
- zawilgocenie skóry (pot, mocz, niedokładne osuszanie ciała po kąpieli),
- stosowanie leków uspokajających, przeciwbólowych,
- palenie papierosów, nadużywanie alkoholu,
- nieprawidłowe używanie sprzętu ortopedycznego.
Szacuje się, że odleżyny powstają najczęściej u pacjentów z chorobami neurologicznymi (np. leżących po urazie rdzenia kręgowego, z niedowładem, co sprawia, że chory nie odczuwa dolegliwości, nie sygnalizuje ich i sam nie zmienia pozycji ciała), a także u osób starszych powyżej 70. roku życia. Odleżyny powstają nie tylko u pacjentów leżących, ale także u poruszających się na wózkach inwalidzkich lub korzystających z innego sprzętu rehabilitacyjnego.
Leczenie odleżyn
Leczenie odleżyn jest trudne. Polega na stosowaniu wyżej wymienionych elementów toalety przeciwodleżynowej, jak również specjalistycznych opatrunków, których zadaniem jest przyspieszenie gojenia, oczyszczenie rany i jej zabezpieczenie oraz mechaniczne oczyszczanie rany. W przypadkach infekcji bakteryjnej stosuje się antybiotykoterapię: ogólną (leki doustne) lub miejscową (maści, kremy).
Prawidłowe opatrunki przeznaczone do leczenia odleżyn utrzymują właściwe środowisko rany, nie przepuszczają mikroorganizmów i zanieczyszczeń, umożliwiają wymianę gazową z otoczeniem, odprowadzają wysięk i tkankę martwiczą, nie przylegają bezpośrednio do rany, łatwo się zdejmują.
Na odleżyny stosowane są m.in. opatrunki w formie błon półprzepuszczalnych, hydrożele, hydrokoloidy, opatrunki ze srebrem, z aktywowanym węglem, opatrunki alginianowe i poliuretanowe oraz jodowe.
Niektóre odleżyny wymagają leczenia chirurgicznego. Wskazaniem do takiej terapii są rany czarne i żółte oraz powikłania odleżyn. W przypadku ran rozległych bez infekcji możliwe jest wykonanie przeszczepienia zdrowej skóry, co umożliwia szybsze gojenie i uniknięcie dużych blizn.
Zapobieganie odleżynom
W przypadku odleżyn szczególną uwagę trzeba poświęcić profilaktyce. Koszty leczenia tego typu ran są bardzo wysokie i jest to proces długotrwały. Odleżyny powstają bardzo łatwo, ale nieporównywalnie trudniej się goją. Zapobieganie odleżynom polega głównie na eliminowaniu czynników ryzyka ich powstawania, czyli:
- zmiana pozycji ciała chorego, co 2-3 godziny,
- stosowanie sprzętów przeciwodleżynowych (materac przeciwodleżynowy, poduszka przeciwodleżynowa, podkłady),
- dbałość o wygładzenie i naciągniecie prześcieradła oraz piżamy chorego,
- stosowanie udogodnień odciążających, jak np. krążki pod łokcie, kolana, wałki,
- właściwe dopasowanie sprzętu ortopedycznego do osoby,
- dokładna toaleta ciała – ciepła woda, mydło pH 5,5 i dokładne osuszanie (przez dotyk, a nie pocieranie!), delikatny masaż, oklepywanie ciała, mycie po każdym zanieczyszczeniu, niestosowanie jednocześnie środków natłuszczających i pudrów,
- każdorazowa zmiana jednorazowych pieluch i piżamy po ich zanieczyszczeniu,
- stosowanie diety bogatej w białko, kwasy omega, witaminy A, E i witaminy C oraz cynk,
- w miarę możliwości obniżanie masy ciała u osób otyłych,
- chorym przebywającym na wózkach inwalidzkich zaleca się stosowanie specjalnych poduszek przeciwodleżynowych.
Zauważenie nieblednącego przy ucisku rumienia jest wskazaniem do rozpoczęcia profilaktyki przeciwodleżynowej obejmującej zwłaszcza zmianę ułożenia chorego (najlepiej częściej niż co 2 godziny), masaż zmian oraz stosowanie materaca przeciwodleżynowego.
Kiedy odleżyny są groźne?
Dalsze uszkodzenia skóry, powodują rozwinięcie się owrzodzeń i zajęcie rany bakteriami chorobotwórczymi. W rezultacie nieleczone odleżyny stają się śmiertelnym zagrożeniem dla chorego, ponieważ rozwój bakterii i ich przedostanie się do krwiobiegu, może skutkować sepsą.
Pilnego kontaktu z lekarzem wymagają sytuacje, gdy oprócz odleżyn występują objawy wskazujące na poważniejszą infekcję:
- szybkie bicie serca i zimna skóra,
- gorączka,
- silny lub nasilający się ból,
- ropa wydzielająca się z rany.
Groźnymi powikłaniami odleżyn są m.in. zakażenie kości, zgorzel, zezłośliwienie zmian (rak), niewydolność nerek i amyloidoza.
Źródło:
G.Krasowski, M.Kruk, Leczenie odleżyn i ran przewlekłych, PZWL Wydawnictwo Lekarskie, Warszawa 2014,
Zaidi SRH, Sharma S. Pressure Ulcer. [Updated 2022 Aug 9]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK553107/,
Mondragon N, Zito PM. Pressure Injury. [Updated 2022 Aug 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557868/,
Stechmiller et al, Guidelines for the prevention of pressure ulcers, Wound Rep Reg (2008) 16 151–168.
Czytaj także:
Jak wygląda zakażenie rany - objawy [ZDJĘCIA] i leczenie
Obalamy mity: czy woda utleniona jest dobra do przemywania ran? Lepszy środek mamy prawie zawsze pod ręką
Co to jest opatrunek okluzyjny? Kiedy i jak go stosować?
Domowe sposoby na oparzenia. Jak skutecznie uśmierzyć ból?
Uwaga! Powyższa porada jest jedynie sugestią i nie może zastąpić wizyty u specjalisty. Pamiętaj, że w przypadku problemów ze zdrowiem należy bezwzględnie skonsultować się z lekarzem!





